ささき歯科医院の
インプラント治療における
基本的な考え方
その場限りではない
未来を見据えた
ちゃんとした医療を

ささき歯科医院
院長 佐々木 源太郎
SASAKI GENTARO
- 平成22年大阪大学歯学部卒
- 医療法人小室会小室歯科天王寺ステーションビル診療所勤務
- 同院副院長を経験
- ささき歯科医院を開業
- 当院が大切にしていること
-
- 患者さんのお話にしっかりと耳を傾けること
- 10年、20年先を見据えた長期的な治療計画を立てること
- メインテナンスにより、治療の効果をできるだけ長く保つこと
- 万が一悪くなった場合でも、再治療しやすい状態に整えておくこと
インプラント治療の
成功のカギは”診断力”
“技術だけ”が成功を左右するわけではありません、
どれだけ正確に”あなたの歯や歯並び・骨の状態を診断できるか”が大切です
日本人特有の歯を失う理由
なぜインプラント治療を考えないといけないほどに
歯が悪くなってしまうのか
日本では欧米に比べて矯正治療が一般的ではなかったことから、
歯並びや骨格に問題を抱えている方が少なくありません。
さらに保険診療中心の対症療法により、根本的な原因を解決しないまま治療が続いていくことが多い現状です。
その結果、50代あたりから歯を失うケースが増え、インプラント治療が必要になってきます。

ちゃんと歯医者に通院してきたのに歯が悪くなる!
当院へいらっしゃる多く方は、これまでしっかり歯医者に通ってきた方々です。痛みがあれば歯医者へ行き、定期検診にも真面目に通っていたわけです。
そんな方でも気がつけば歯のトラブルが多発しているケースが少なくありません。それは歯並びや骨格、噛み合わせなどを含めた”全体的な診断”が行われていないからです。
これはそれまでの担当医の責任ではなく、日本の歯科教育において「全体を見る診断力」の育成が不足しているという構造的な問題でもあります。

“診断”で
ここまで変わる
治療方針と結果
Case Study
"前歯にインプラントを”で本当に大丈夫?
こちらは他院でインプラント治療を勧められたものの、説明に不安を感じて当院へセカンドオピニオンを求めて来院された方の症例です。
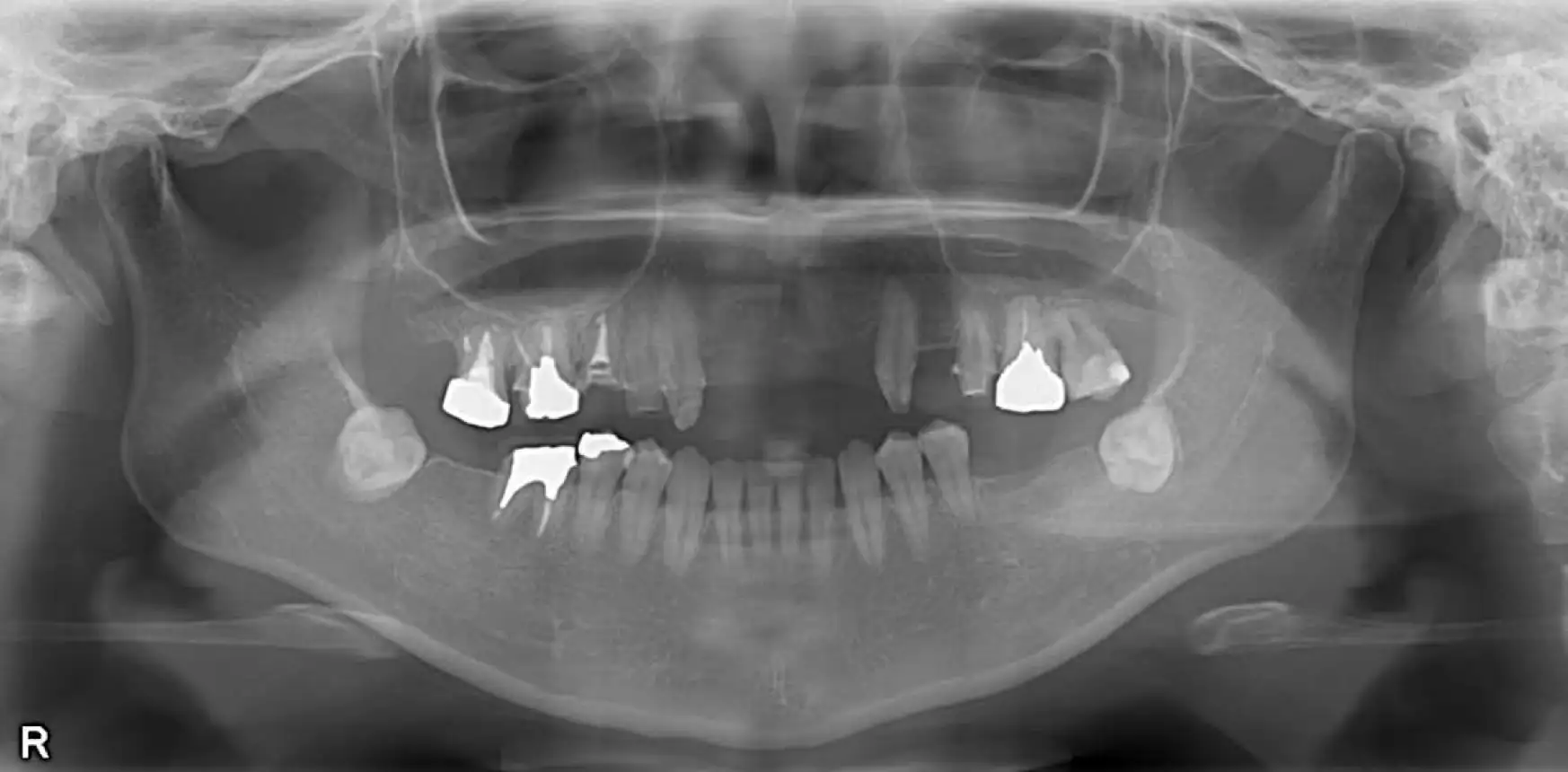

前歯だけのインプラント治療を提示されていた

このレントゲンだけで「若干下顎が出ていて、前歯が噛んでいない開咬状態」ということがわかります。他院では「前歯は大事だから、そこにインプラントを入れましょう」と勧められたそうですが、問題の本質はそこではありません。
当院では、まず開咬の原因を探り、矯正治療によって骨格と噛み合わせを整えることを提案しました。その上で、将来を見据えたインプラント治療を行うことで、再治療のリスクを減らし、長く機能する口腔環境を目指しました。
当院では、
「問題の本質をとらえる治療」
を提案
もし前歯だけインプラントを入れていたら
いずれ再びトラブルが起きていた可能性が高い症例でした
せっかく治療するのだから
ちゃんとした診断のもと、ちゃんとした治療を
受けたくありませんか?
“原因”を診ずに
治療はできません
歯が無いからインプラントをしよう!抜歯になるからインプラントをしよう!
と考えるのは自然なことかもしれませんが、それだけで判断するのは危険です。
なぜその歯が良くない状態になったのか、なぜ抜歯に至ったのか、を紐解いて原因を特定することが大切です。
せっかくのインプラント治療が長持ちしない可能性があります。
Case Study
60代男性
上の前歯が取れた
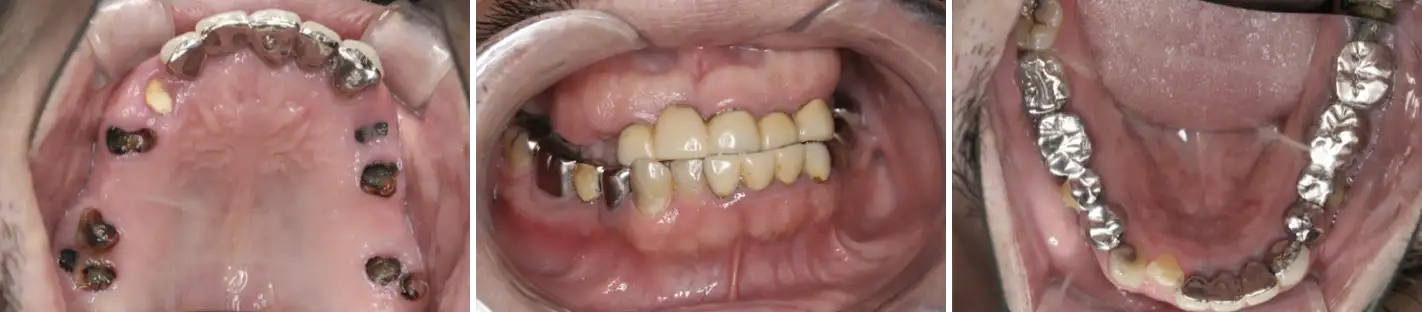
ということで来院なさった患者さんです。
上の歯はほぼすべての歯が虫歯になっておりかぶせものや差し歯では対応できない状況でした。
「歯が無いからインプラントをしよう!」というスタンスの歯科医師なら

上の歯を補うためにインプラント治療をしましょう。
7本のインプラントを入れ、歯を12本作りましょう。
もしくは4本のインプラントだと費用を抑えることができます。
all-on-4という世界的に行われている術式です。
そうすれば入れ歯をせずに歯を作ることができますよ!
と言うでしょう。
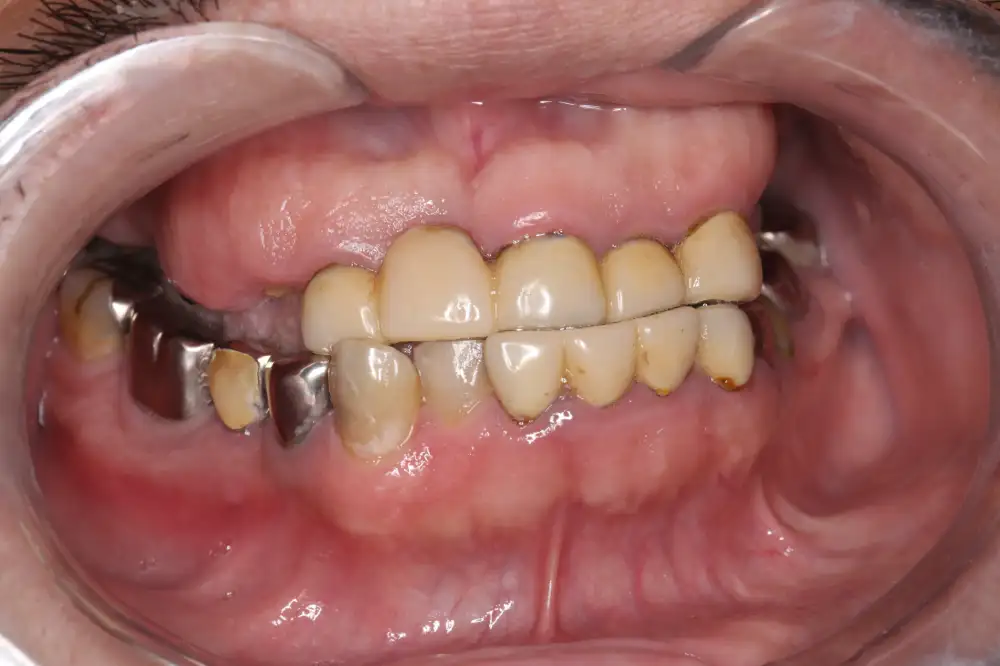
たった1枚のこの写真だけで
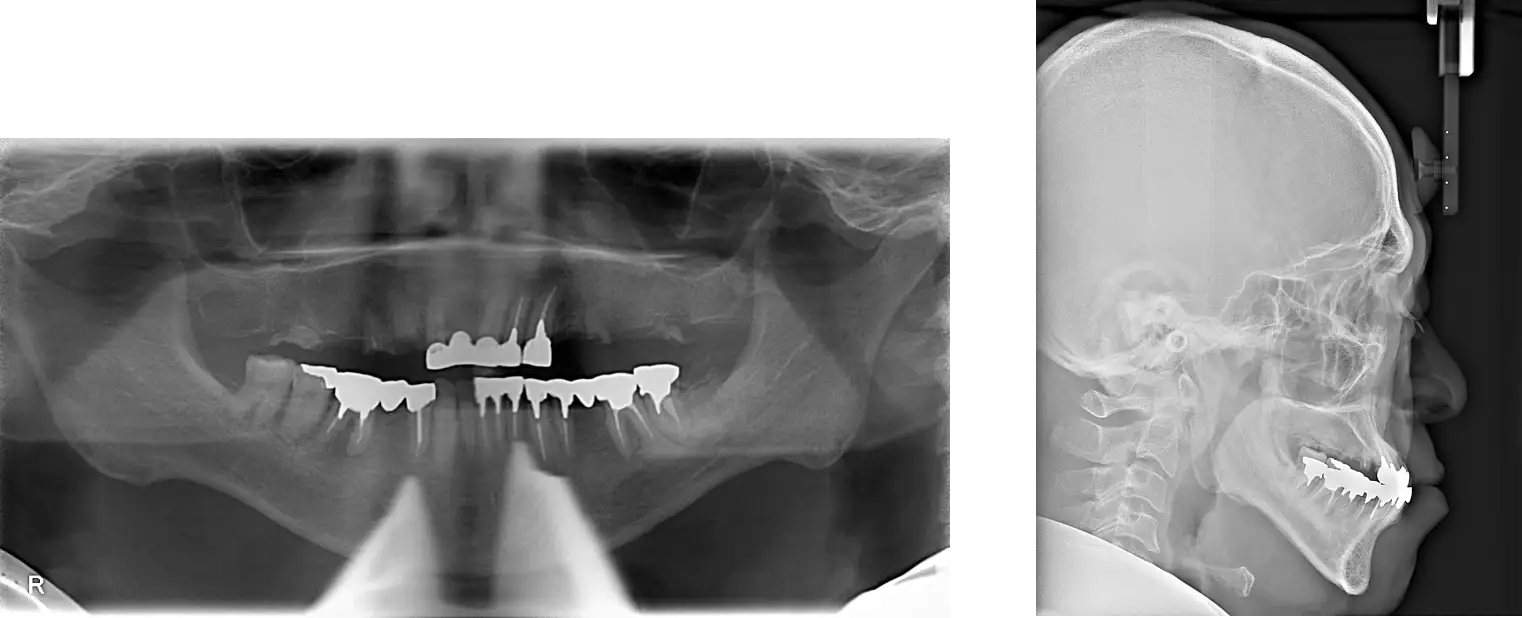
この2枚のレントゲンが、
撮影せずとも頭に浮かぶか、が
"診断がわかっているかいないか"を分ける
最も重要なポイントだと考えます。

この方は上の骨に比べて下の骨が大きく、通常通りに歯を作っても上が負けてしまう骨格です。この状態で上の顎にインプラント治療を行なっても、噛み合わせをうまくつくることができず、やがて壊れてしまうでしょう。
本数の少ないインプラント処置をしてしまうとなおさらいけません。どこかに不具合が起こります。
歯が悪くなる原因は骨格・歯列にあることが少なくありません。
その原因をどれだけ理解できるか、そしてその原因に対処した治療を提供できるか、が重要です。
医学に絶対はありません。どんな治療も、将来的に再治療が必要になる可能性はゼロではありません。
だからこそ当院では、「やりかえが効く治療かどうか」「骨格に逆らわない設計かどうか」という点で治療を考えます。
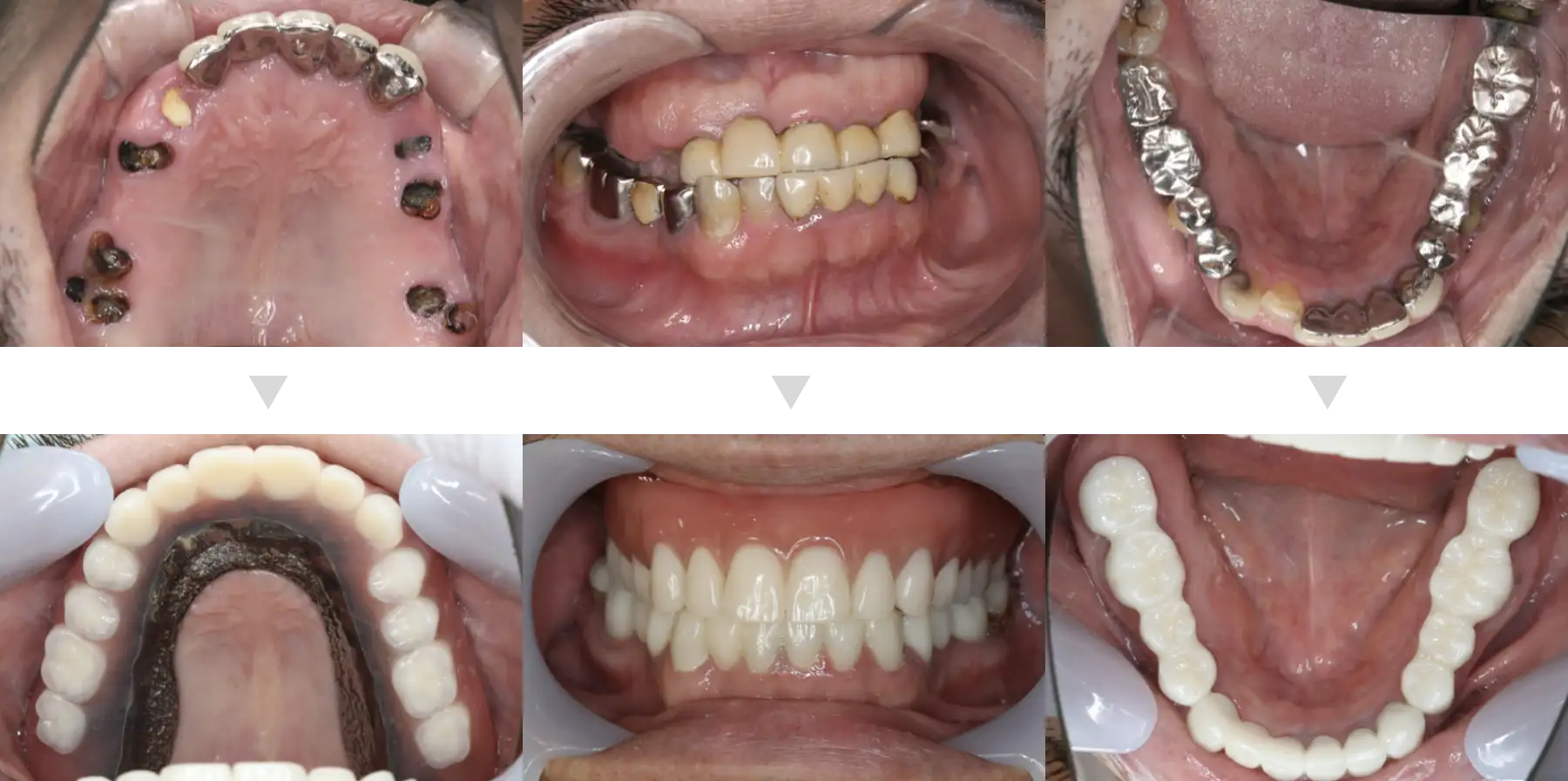

この方には、上顎は総義歯、下顎は残せる歯をすべて活用して被せ物を提案しました。
特に上顎にインプラント治療を行うと、骨格的に不利であるため噛み合わせによる不具合が起きやりかえになるという診断をしたからです。
総義歯とインプラントを接続するインプラントオーバーデンチャーという選択肢もありましたがこの方は「なんでも噛める、別にこれ以上の固定はいらない」と非常に満足していただけたので1本もインプラントを埋入していません。
総義歯は骨格と噛み合わせをしっかり見極めて設計すれば、安定した機能を得られることがほとんどです。
当院では、まず原因を明らかにする “診断力” と、将来まで見据えた “治療設計” を重視しています。
「せっかく治療するなら、きちんと診断した上で、
本当に意味のある治療を受けたい」
そうお考えの方にこそ、
当院へいらしていただきたいです。
診断に次いで重要な
”診療の技術”
1本1本の治療の積み重ねで、全体の治療が成立します。
診断は治療の “設計図” です。しかし、どんなに優れた設計図があっても実際に
“形にする技術” が伴わなければ、良い結果は生まれません。
全顎的な治療(上下すべての歯を整えるケース)では、1本の精度が甘ければ甘いほど、全体のズレは指数関数的に大きくなります。
一番前の歯を1本だけインプラント治療で回復する症例は、最も難易度の高い治療のひとつです。見た目と噛み合わせの両方を、周囲の天然歯に調和させる必要があるからです。
ほんの少しでも色味や形がずれると「せっかくお金をかけたのに、見た目が変」という残念な結果になってしまします。
Case
前歯が折れた

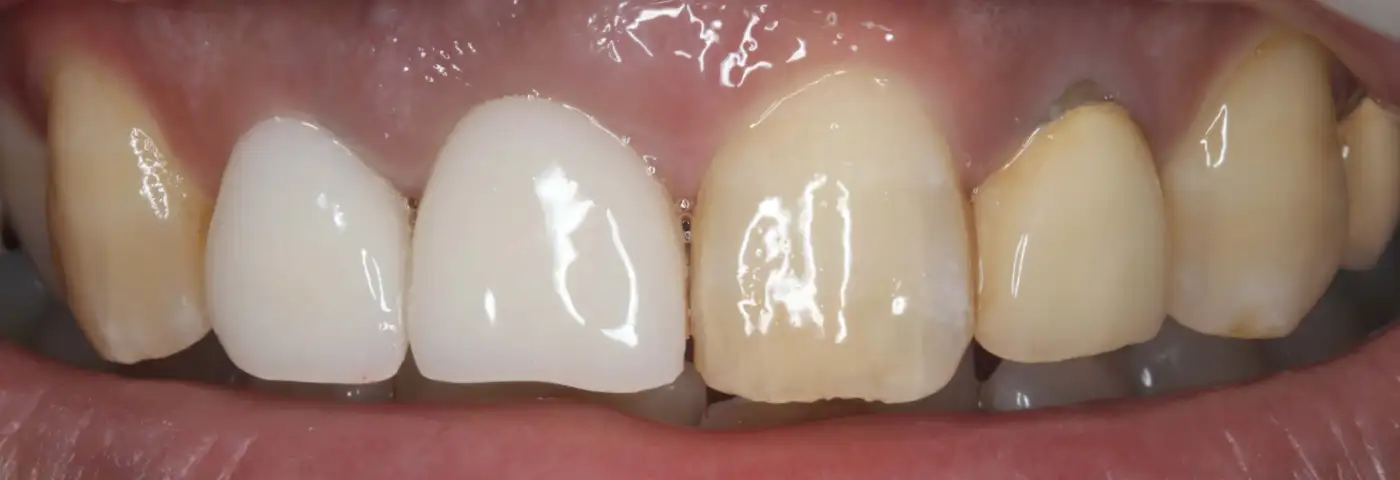
これは写真の左の一番前の歯をインプラント治療した症例です。
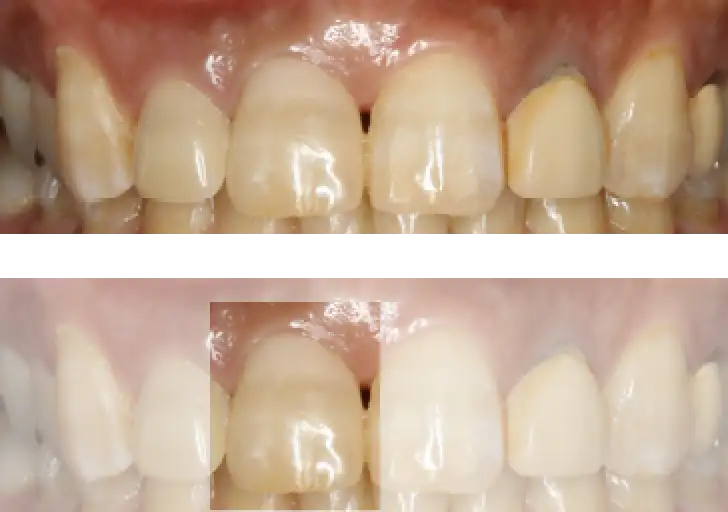
「今まで誰にもインプラント治療したと気づかれたことがない!」と
とても嬉しい言葉をいただきました。
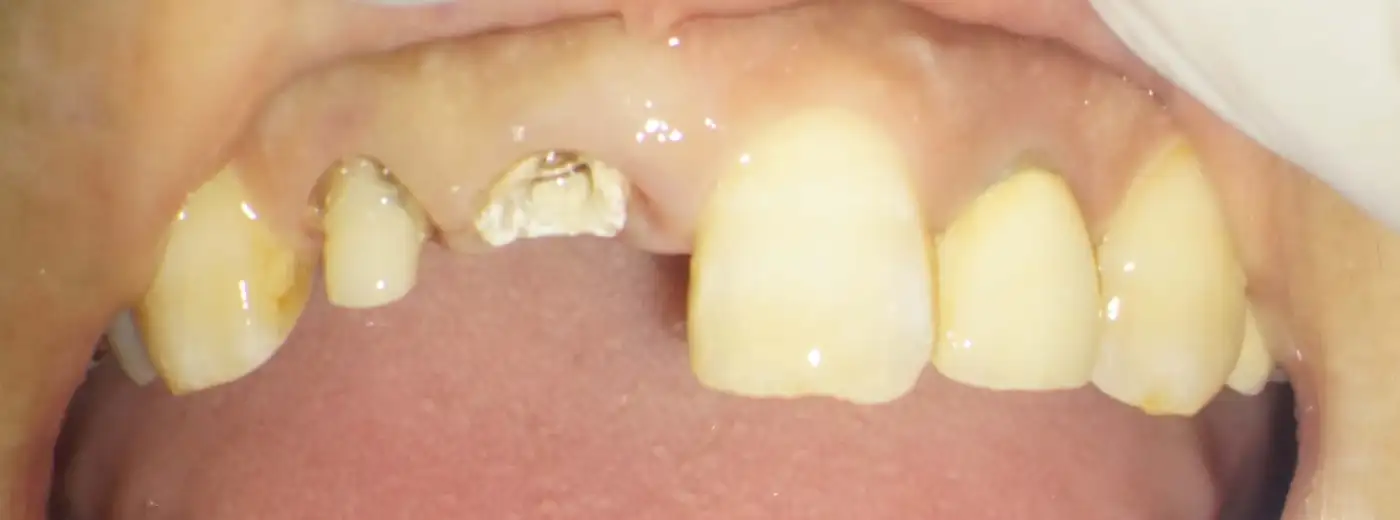
術中の写真です。
当該歯は子供さんの頭突きのために割れてしまい、残すことができない状態でした。
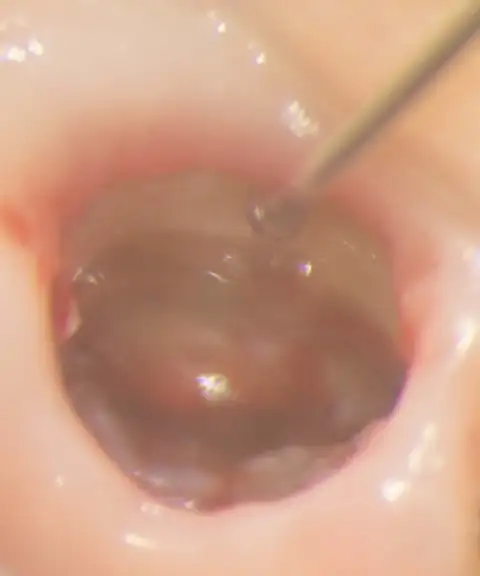
少しでも組織を残し自然観を出すために
ソケットシールドテクニックを使用しました。
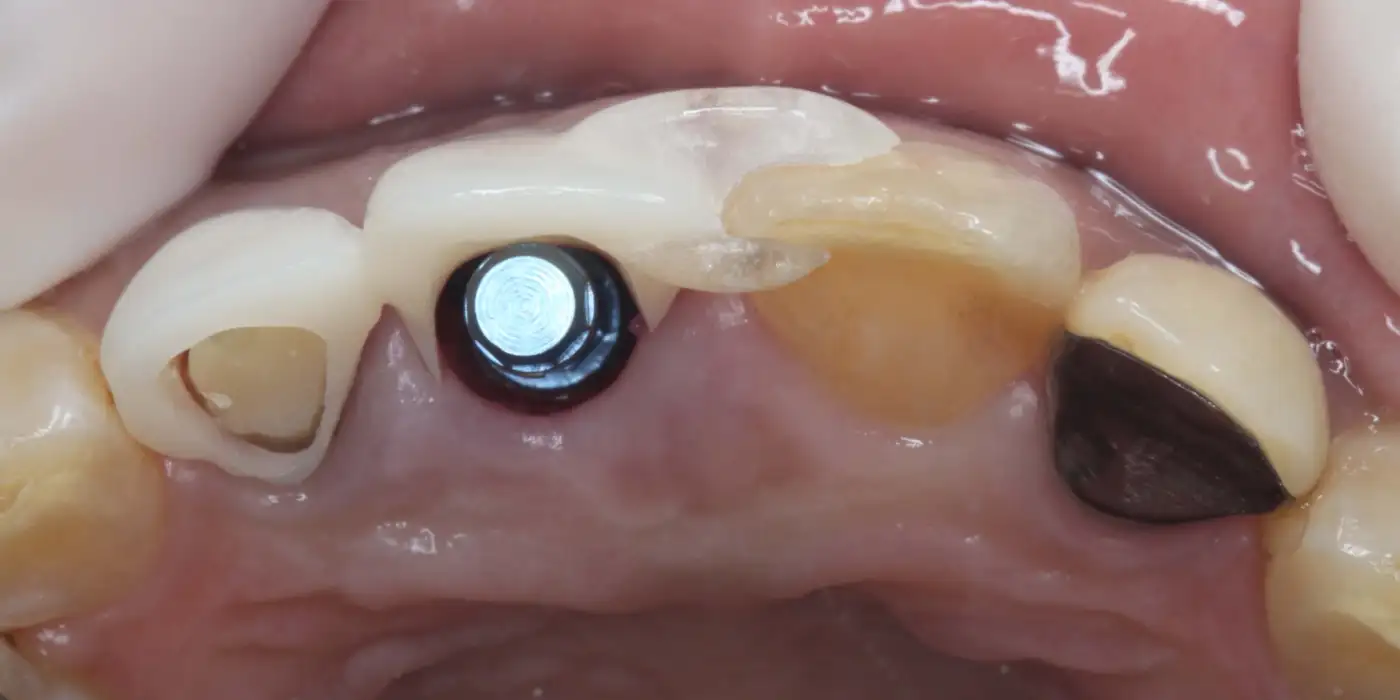
あらかじめ用意しておいた仮歯と、それに合わせて正確に設置されたインプラントを示します。見た目や噛み合わせが自然になるよう、治療前から細かく設計を行い、インプラントを理想的な位置に埋入しました。
オペ直後の状態です。ご覧のとおり、出血もほとんどありません。
オペ当日に装着する仮歯は、インプラントがしっかり骨と結合するまでの期間、あえて少し短めに作られています。(これは世界的にも一般的な処置で、インプラント治療の成功率を高めるために欠かせないステップです)
とはいえ、日常生活で気になる見た目ではなく、自然な状態でお過ごしいただけます。
さらに見た目にこだわりたい方には、特注でより精密な仮歯をご用意することも可能です。(別途費用が必要です)
1本のインプラント治療であっても、
成功させるために以下の高度な技術が必要とされます。
- 術前の仮歯設計と技工士との密な連携
- インプラントを正確な位置に埋入するためのオペ用ガイドの使用
- 抜歯と同時にインプラントを埋入する「抜歯即時埋入」
- 歯茎や骨の自然な形を保つための「ソケットシールドテクニック」
- 骨の中で安定を得るための精密なドリリング技術
- 手術当日に機能的で美しい仮歯を仕上げる練度
インプラント治療には技術が求められます。
現代のインプラント治療に
おいて求められる
治療オプション
多くの歯科医院のホームページで、「骨が足りない場合の対応」や「痛みに配慮した静脈内鎮静」などさまざまな治療オプションを目にされたことがあるかもしれません。
しかし患者さんにしてみれば、どれがどの程度意味があって、どの術式がどの程度できればその医院が信頼に足るかを患者さん自身で判断するのは不可能ではないかと感じます。
そこで、現代のインプラント治療において求められる主な治療オプションや術式を一覧にまとめました。
これらの技術に医院が対応できるかどうかが、医院選びの大きな判断基準のひとつになるはずです。
また、これらの標準的な術式ではなく、独自の名称や言い回しで紹介されている治療法については、十分な根拠や実績があるかどうか、慎重に確認されることをおすすめします。
1本ないし2~3本の局所の
インプラント治療一覧
それぞれの術式について、当院で対応可能なもの、また非対応である場合にはその理由も明記しています。
全ての技術に対応することが必ずしも「良い医院」の条件とは限りませんが、各術式への対応方針には医院ごとの考え方や得意分野が反映されます。
痛みに対する静脈内鎮静の応用
対応可能
外部より麻酔専門医を招き、手術中の麻酔管理をしてもらいます。静脈内鎮静は意識を薄れさせることができ、術中の不快感を大幅に軽減することが可能です(費用:1時間あたり110,000円)ただし、当院ではこれまでほとんどのインプラント手術を静脈内鎮静無しで行ってまいりましたが、術後に「もうインプラントオペは受けたくない」と言われるような強い痛み・不快感が生じたことはありません。
とはいえ、手術に対する緊張から肩に力が入る方は少なくありません。そのため私は、オペ中にはやわらかい言葉づかいを心がけ、スタッフも患者さんに優しく声をかけるようにしています。また、器具の扱いにも細心の注意を払い、「ガチャガチャ」と音を立てずに静かに動かすなど、できる限り緊張を和らげる環境づくりを重視しています。手術中の歯科医師・歯科助手の雰囲気は患者さんのストレスの大小に直結します。
オペ用ガイド無しでの埋入手術
対応可能
歯を作るのに適した位置へインプラントを埋入できると判断した場合には、あえてガイドを使わないこともあります。ただし、当院ではすべての症例においてガイドを用いた手術を行っております。
簡易的サージカルガイド(ステントとも)を用いた埋入手術
対応可能ですが、現在は行っておりません
かつては使用していましたが、操作性や精度に課題があるため、現在では採用していません。
デジタルサージカルガイド(スタティックガイド)を用いた埋入手術
対応可能
当院ではほぼすべての埋入手術をこの方法で行っています。後述のダイナミックナビゲーションには精度で及びませんが、
それでも十分に高い精度を持ち、経験を積めば日常臨床において問題は生じません。
ダイナミックナビゲーションを用いた埋入手術
対応しておりません
これは「X-Guide」などの専用機器を用いる術式で、スタティックガイドよりも高精度ですが、機器が高価であり、患者さんの費用負担が大きくなります。
スタティックガイドでも十二分の精度を確保できるため、当院では導入しておりません。
フラップレス埋入
対応可能ですが、ほとんど行っておりません
歯ぐきを切らずに手術を行うことで術後の痛みを抑えるメリットがある方法ですが、裏を返せばそれは歯ぐきへの処置ができないという大きなデメリットがあります。
多くの場合、インプラントを必要とする部位は歯や歯ぐきに問題を抱えており(でないと抜歯にならないわけです)、フラップレス埋入では後から別の処置が必要になることが多いため、慎重に判断しています。
抜歯即時埋入
対応可能
従来は、抜歯後に歯ぐきが完全に治癒してから埋入していましたが、現在では技術と材料の進歩により、抜歯当日にインプラント埋入が可能になりました。
これにより、麻酔や外科手術の回数を減らす大きなメリットを得ることができます。
さらに工夫すれば周囲組織をより良好な状態で保つことができます。
オープンバリアメンブレンテクニック
対応可能
抜歯当日に、骨の温存を目的として行う処置です。
抜歯後にオープンバリアメンブレンを適用し、約3ヶ月間の治癒期間を設けたのち、インプラント埋入手術へと進みます。
骨が少ない場合の対応
GBR(側方、少量・簡単なケース)
対応しておりません
GBR(骨造成)は痛みこそ少ないものの、大きな腫れを伴いやすく、術後の負担や費用の面でも患者さんへのご負担が大きい治療です。
当院ではデジタルサージカルガイドを用いることでインプラントを正確な位置に埋入できるため、こうしたGBRを回避できるケースが多くあります。
不要な処置を避けることで、より安全で不安の少ない手術を目指しています。
GBR(側方、大量・難しいケース)
対応しておらず、専門医への紹介で対応しています
このレベルのGBRは高度な技術と経験が必要ですが、対応できる歯科医師は多くありません。
実際に「骨を多く作る必要があったが、充分には作れなかった」という他院の症例を数多く見てきました。
適切な結果を得るために、当院ではGBRに特化した経験豊富な先生をご紹介し、必要な処置だけを依頼しています。
GBR(垂直)
対応しておらず、専門医への紹介で対応しています
垂直方向のGBRは、骨造成の中でも最も難易度が高い術式であり、確実に処置できる歯科医師は本当に限られています。
「そこまでしなくても…」という声もあるかもしれませんが、必要なGBRを行わずにインプラントを埋入した場合、将来的にトラブルを招くことが少なくありません。
大切なのは、必要な治療を必要なときに、きちんと行うことだと考えています。
上あごの骨が薄い場合の対応
ソケットリフト(槌打法)
対応しておりません
過去には行っておりましたが、リフターで骨を叩く操作が患者さんに大きな負担を与えるため、現在は採用していません。
ソケットリフト(生理食塩水による挙上)
対応しておりません
専用の機器を使うことで短時間で挙上が可能となるため、一部の先生には好まれています。
しかし、挙上部を直視できないという点に不安を感じるため、当院では採用しておりません。
外科治療の基本は直視直達です。
ソケットリフト(デンサーバーを用いた挙上)
対応可能
近年(2025年現在)新しく開発された術式で、患者さんへの負担が非常に軽い挙上法です。
機器も安全に設計されており、粘膜の保護効果が高く、また挙上部を直視で確認することができるため、当院では主にこの方法でソケットリフトを行います。
ソケットリフト(マイクロスコープを用いた挙上)
対応可能
高倍率のルーペおよびマイクロスコープを用いて粘膜を直視しながら、専用器具で丁寧に挙上を行います。
従来のソケットリフトで課題とされていた「直視できない」問題を解決する術式であり、デンサーバーによる挙上と組み合わせることで、安全性をさらに高めています。
上顎の骨がとても薄い場合の対応
サイナスリフト(ラテラルウィンドウ)
対応可能
サイナスリフトの中でも最も信頼性が高く、いわば“ゴールドスタンダード”の術式です。
術後に腫れは伴いますが、直視・直達が可能なため、粘膜の損傷も確認しやすく、安全性が高い方法です。当院ではこの方法を採用しています。
サイナスリフト(生理食塩水による挙上)
対応しておりません
専用機器を使用することで短時間で挙上が可能となるため、他院では選ばれることもありますが、挙上部を直視できない点に不安が残るため、当院では採用していません。
手術方法について
2回法
対応可能
インプラント治療は、かつては1回目の手術でインプラント体(インプラントフィクスチャー)を埋入し、2回目の手術で使用可能にする「2回法」が主流でした。
現在でも、大規模なGBR(骨造成)を伴う場合にはこの方法を選択しますが、そうでない場合は、当院では基本的に1回法を採用しています。
1回法
対応可能
現在では世界的に技術の練度が向上し、従来2回必要だった手術も、多くの症例で1回で完了できるようになりました。
外科手術を1度で済ませられることは、患者さんにとっても大きな利点です。
ただし、骨の量が少ない・薄いなどの症例では2回法を選ぶ必要があります。CTでの詳細な診断をもとに、適切な術式を慎重に判断します。
インプラント体の種類について
ティッシュレベルインプラント
対応可能
インプラントフィクスチャーに大きなカラーを装備することで、粘膜を通過させ、インプラント体(フィクスチャー)を保護させようという方式。ただ後述のゼロボーンロスコンセプトには使うことができません。
ボーンレベルインプラント
対応可能
近年(2025年現在)ヨーロッパはリトアニアのインプラント科から発祥するゼロボーンロスコンセプトへの対応も可能。インプラント埋入後5年、10年、20年と骨の減少を本当に少なくするために必要なインプラント。
オールセラミックインプラント
対応可能(ご希望時)
金属を一切使用しないインプラントで、金属アレルギーなどが気になる方に選ばれることがあります。ただし、世界的にはまだ標準的な選択肢ではなく、パーツの品揃えや研究も限定的です。当院では通常は使用しておりませんが、ご希望があれば対応可能です。追加の費用が発生します。
ソケットシールド(ルートメンブレンとも)
対応可能
歯を抜く際に、歯の一部を意図的に残すことで、抜歯後の骨や歯ぐきの形をできるだけ保つ治療法です。人工骨などの材料を使わずに済むのが大きなメリットで、見た目にも自然な仕上がりが期待できます。
ただし、残し方を誤ると炎症や膿の原因になることがあります。当院ではマイクロスコープを使用し、残す部分を正確に確認しながら処置を行うことで、リスクを最小限に抑えています。
ルートサブマージ
対応可能(適応症例に限る)
歯を抜かず、歯の根(歯根)だけを残して完全に粘膜の下に封じ込める方法です。骨や歯ぐきの形を保つために非常に有効ですが、適用できる症例が限られるため、事前の精密な診断が必要です。適応となる場合には、非常に高い効果が得られる手法です。
即時テンポラリー(即時負荷、即時荷重、即時プロビジョナリゼーションとも)
対応可能
インプラントを埋め込んだその日に、見た目を整えるための仮歯(テンポラリー)を装着する方法です。手術直後に「歯のように見える状態」にできるため、日常生活への影響を最小限に抑えられます。
インプラント体を狙った位置に埋め入れる技術、固定を確保するドリリング、オペ直後に仮歯を作る練度が必要です。埋入オペだけで患者さんは疲れているのにそこからあまりに時間がかかって仮歯を作っていると、全員が疲弊してしまいます。素早く終えることが重要です。
FGG・CTG
対応可能
インプラントのまわりの歯ぐきの状態を良好に保つための処置です。そもそも抜歯になっている時点で、歯、および周りの歯茎には何かしらの問題を抱えていることは少なくありません。
歯ぐきが薄かったり足りなかったりする場合に、自分自身の組織を移植して環境を整えます。インプラント周囲の粘膜の状況を整えることは、インプラント治療を長持ちさせるために絶対に必要なことです。これらの術式はインプラント治療を行うなら必須のスキルでしょう。
体の中に埋め入れられたインプラントフィクスチャーは、人工歯(上部構造とも)を接続することで歯としての役割を果たすことになります。これを補綴処置・補綴操作と呼びます。
シリコン印象によるトラディショナルな補綴
対応可能
歯の型どりにシリコンを使う従来の方法です。現在では光学印象(デジタル)が主流ですが、ケースによってはこちらの方が適していることもあり、必要に応じて行っています。
光学印象によるデジタルな補綴
対応可能
口の中を専用のスキャナーで読み取る最新の方法です。2025年現在世界的に発達してきた方法で、型取りが早く、苦しさも少ない上に、精度も高く、当院では黎明期より積極的に活用しております。
テンポラリー・プロビジョナルレストレーションによる経過観察
対応可能
仮歯を装着し噛めるかどうか確認するステップです。
チタンベースを用いたセラミック治療
対応可能
当院で主に採用している方法です。耐久性が高く、安全性にも優れています。
セラミックベースを用いたセラミック治療
対応可能(ただし非推奨)
ご希望があれば可能ですが、主にジルコニアを使用したベースをインプラント体に接続しますが、ジルコニアとチタンとの摩擦によりインプタント体が損傷するとされています。まだ世界的に研究が進んでいない分野であるため、未知の部分が非常に多く当院では通常は採用しておりません。
上部構造の材質
上部構造(人工歯)の素材には、耐久性と見た目のバランスに優れた「ジルコニア」または、適応に応じて「ゴールド」を使用しています。
複数歯ないしはお口全体(全顎的)な
インプラント治療咬合再構成
(フルマウス)における
インプラント治療一覧
all-on-4
対応しておりません
all-on-4元法を受け継ぐ銀座の医院で研修を受け、一通りのことは理解した上で、全体で24本、上下どちらかの片側で12本も人工歯が必要なところをたった4本のインプラント体で支えるという設計自体に無理があるように感じています。
また、長期的な安全性やメンテナンスの煩雑さを考慮し、長期的なトラブルリスクが拭えないと考え、当院では採用しておりません。
さらにall-on-6という6本で支えるという表記も散見されますが、これはall-on-4とは似て非なるもので、リスボンで開発された元法はあくまで4本で支えるというものです。6本のインプラント体を使用するなら、通法通りの埋入オペ、補綴を行ったほうがはるかに結果が良いように感じます。
ザイゴマインプラント
対応しておりません
頬骨(頬にある骨です)にインプラントを埋め込む特別な方法ですが、通常のインプラントとは比べ物にならないほど長いインプラントを使用します。万が一の炎症リスクを考えると、安全性に懸念が残ります。患者さんの長期的な健康を第一に考え、当院では採用しておりません。
ボーンアンカードブリッジ
対応可能
6~7本のインプラントを使って、すべての歯を再建する方法です。安定性に優れ、しっかり噛める仕上がりが得られます。当院でも多くの症例で採用しており、実績も豊富です。
インプラントオーバーデンチャー
対応可能
総入れ歯がどうしても動いてしまう場合に、数本のインプラントを使って入れ歯を安定させる方法です。「入れ歯が外れやすい」「しっかり噛めない」とお悩みの方におすすめです。
総義歯
対応可能
お口全体のかみ合わせを回復する「フルマウス」「咬合再構成」の基本は総義歯です。総義歯が出来ないのに咬合再構成が出来るということはあり得ません。当院では、抜歯したその日に仮の総入れ歯をその場で製作、装着する「抜歯即時当日総義歯」にも対応しており、多くの患者さまにご満足いただいております。
ささき歯科医院で
「インプラント治療をして
よかった」
といわれる理由
Reason01
インプラント治療を
短絡的に勧めない
歯が抜けたからすぐにインプラント治療を、という短絡的な提案はいたしません。
インプラントはあくまで選択肢の一つであり、お口全体の健康を守るための計画を立てることを重視しています。

Reason02
将来のお口全体の健康を
考えた
インプラント治療
治療を行う際には、他の歯の健康やお口全体のバランスをしっかりと考慮し、問題の本質を見極め、全体の歯の健康を考慮した治療計画を立てます。将来的なトラブルを未然に防ぎます。

Reason03
費用が明瞭で安心
当院では、すべての治療費用を事前に明確にご案内し、ご納得いただいた上で治療を進めてまいります。患者様が安心して治療を受けられるよう、費用に関する不安を一切感じさせません。

Reason04
他の歯がダメになったときの
リスクも想定
将来的に他の歯を失ったり、虫歯や歯周病が進行するリスクも考慮することが重要です。
当院では、こうしたリスクを事前にしっかりとご説明し、インプラント治療後の口腔環境を守るための予防策や定期的なメンテナンスを提案しています。
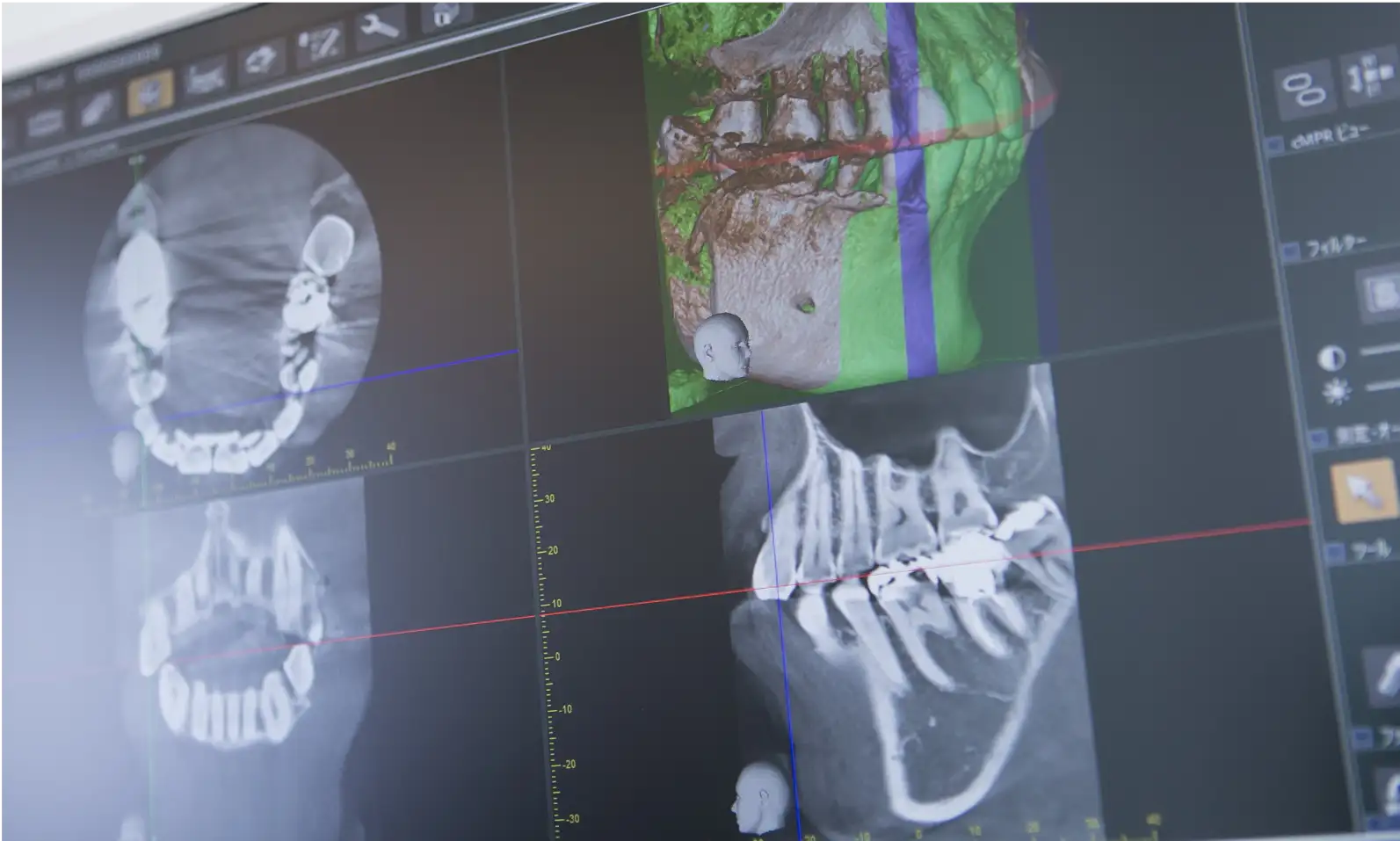
Reason05
歯を失った原因を
徹底的に調査
歯を失った原因は虫歯や歯周病、外的な衝撃など、様々な要因が考えられるため、原因を正確に把握することが重要です。原因に基づいた適切な治療を提供し、再発防止のための予防策も提案します。治療後も患者様の口腔環境を守るために、定期的なチェックとケアを行い、インプラントの長期的な成功をサポートいたします。

Reason06
綿密な
インプラント治療の計画
インプラント治療において最も重要なのは、綿密な治療計画です。
治療を始める前に、まず口の中で何が起こっているかをしっかりと診査し、見落としがないように確認します。
その結果に基づいて、歯の不調の原因を考察し、正確な診断を下します。診断を元に、治療計画を立案し、原因に直接対処することが将来の再発を防ぐ鍵となります。
この計画を患者さんと共有し、一緒に決定した上で、計画通りに進めていきます。
初期診査、診断、治療計画までの過程で治療結果の80%が決まるため、この段階で誤りがあれば、最終的な結果にも大きな影響を及ぼします。
Price
インプラントの費用
(基本費用)
| 項目 | 費用 (税込) |
|---|---|
| インプラント相談 | 5,500円 |
| CTによる骨の状態の検査 | 無料 |
| フィクスチャー埋入オペ | 330,000円 |
| インプラント2次オペからクラウンセットまで | 154,000円 |



